当科では上部消化管(食道・胃)、下部消化管(小腸、大腸)、肝胆膵といった消化器疾患や、乳腺・内分泌疾患、一般外科および腹部救急疾患(外傷など含む)、小児外科疾患の治療を行っております。
当科での治療の一部をご紹介させて頂きます。ご不明な点や治療のご希望がありましたら、ご連絡下さい。
上部消化管
食道癌
食道癌の患者さんは、経口摂取が不十分で、術前より低栄養状態となっている患者さんが多い疾患です。術前診断に基づいた、術前の治療(術前放射線化学療法もしくは術前化学療法)による入院だけではなく、栄養管理を含めた管理も行っております。
当院の取り組み局所進行食道癌で、放射線化学療法を施行した患者さん以外には、積極的に胸腔鏡下での食道亜全摘術を行い、患者さんへの侵襲の軽減だけでなく、鏡視下による拡大視の利点を生かしたクオリティーの高いリンパ節郭清を行っております。
進行食道癌に対する治療進行食道癌に対する術前化学療法
これまでに行われた臨床試験の結果により進行食道癌症例には、術前に化学療法を行ったのちに手術を施行した方が、治療成績がよいことがわかりました。当院では、術前化学療法(FP療法、あるいはDCS療法)を積極的に行っております。
食道癌は解剖の特徴上、進行すると容易に気管や大動脈に浸潤します。現在、気管や大動脈に浸潤のある食道癌に対しては、外科手術の適応はなく根治的化学放射線療法を行うのが一般的ですが、同治療で根治する割合は少ないです。当院ではこれまでに、気管や大動脈に浸潤のある食道癌に対して化学放射線療法を行い、外科的な切除が可能と判断される方には、積極的に手術を行ってきました。治癒切除ができた場合の5年生存率は約50%程度あり、有望な治療と考えています。
食道癌周術期管理の工夫・腸瘻チューブ
術前放射線化学療法を施行した患者さんには、手術時に腸瘻チューブをつくり、術後早期から経腸栄養を行っています。また、退院後も経口摂取が安定されるまで、ご自宅でも腸瘻チューブからの栄養剤投与を継続していただいております。
・術後の嚥下機能評価および嚥下訓練
食道癌の手術により、嚥下機能(飲み込む力)が低下します。当院では、手術後に全例に耳鼻科での反回神経機能評価と嚥下造影を行うことで、各患者さまの嚥下機能を評価し、さらに、言語聴覚士による嚥下リハビリも行っております。
胃癌
早期胃癌腹腔鏡手術は開腹手術と比較して創が小さいため、整容性に優れるとともに術後の痛みが少なく、手術からの回復も早いと言われており、当科では早期胃癌に対して取り組んでおります。
また、当科ではこれまでに培ってきた多数の経験を生かし、安全性を十分に担保できると考えられる場合には、胃全摘術、噴門側胃切除術など幽門側胃切除術以外の術式を行う症例に対しても出来るかぎり腹腔鏡手術を行っています。
高度進行胃癌に対する術前化学療法進行胃癌の中には①胃の壁を突き破って周囲の臓器に直接浸潤するものや、②リンパ節転移が胃の近傍にとどまらず大動脈周囲にまで及ぶものがあります。 これらは手術により腫瘍を切除することは可能ですが、目に見えない小さな転移が既に切除範囲の外に拡がっており、再発の可能性が非常に高くなります。こういった症例に対し拡大手術をしてから術後補助化学療法をおこなってきましたが、あまり良い成績が得られませんでした。その理由として、手術から回復して抗がん剤治療が開始されるまでに時間を要することや、抗がん剤による副作用が出やすく、予定通りのスケジュールで治療を行えないこと、手術によって血管系やリンパ管系が破壊されており抗がん剤が組織に到達しにくいことなどが考えられます。
最近では術前化学療法を行い、既に全身に拡がっている可能性のある微小転移を消失させたり、原発巣や転移リンパ節の程度を縮小させたりしてから手術をおこなう方法が期待されています。 現在、手術不能進行・再発胃癌に対する標準治療はティーエスワン、シスプラチン併用療法であり術前化学療法としても頻用されていますが、縮小効果はあるものの組織学的に完全に消失する割合が低いため、私たちはさらにドセタキセルを追加した3剤併用療法を行っております。
腹腔内化学療法進行胃癌の再発形式で最も多いのは腹膜播種再発です。根治的な手術を行った後に腹膜播種再発した場合や、胃癌と診断された時に腹膜播種病変が認められた場合には、化学療法、緩和手術や対症療法等の治療が推奨されています。しかしながら、その治療成績はいまだ良好とは言えません。胃や肺、肝臓等血流の豊富な臓器に比べて臓器の外の腹膜(腹腔内)に発症する腹膜播種病変には、血管内に投与された抗がん剤が到達しにくいことが知られており、腹膜播種に対する治療を効果的に行うには直接腹腔内に抗がん剤を投与する腹腔内化学療法が効果的ではないかと考えられています。
当科では、審査腹腔鏡検査で播種が見つかった場合は、抗がん剤を腹腔内へ反復投与できるように腹腔内リザーバーを皮下へ埋め込みます。腹腔内投与された抗がん剤は腫瘍の表面からしか浸透しないため、繰り返し投与して縮小させる必要があるためです。 しかし、抗がん剤の腹腔内投与は保険適応となっていないため、当科では臨床試験の形で行っています。現在までに多数の患者さんに施行し、腹水消失や腸管狭窄など腹膜播種による症状の緩和や、播種の消失にて根治切除を行うことが出来た患者さんもおられます。
下部消化管
大腸癌治療は近年急速な進歩を遂げており、腹腔鏡手術は治療の低侵襲化に、化学療法の発展は切除不能大腸癌の予後の改善に寄与しています。当科の治療方針として、腹腔鏡手術の適応を拡げるとともに、高度進行癌には可能な限り治癒を目指す治療を心掛けています。遠隔転移を認め、治癒困難な大腸癌に対しても化学療法を一貫して行い、手術可能となるタイミングを逸することがないよう留意しています。当科での治療成績は、大腸癌治療ガイドラインによる全国平均と比較し優れた成績を得ています。治療成績向上のための当科の治療の特色には以下の事項が挙げられます。
➀腹腔鏡手術全大腸癌全症例の70%以上を対象としています。さらに、下部直腸癌に対する次項➁の肛門温存手術や直腸切断術にも適応拡大しています。当科は大腸領域での内視鏡外科技術認定医を2名有しており、腹腔鏡下大腸切除術の際は、技術認定医が術者または指導医となることを原則としています。手術成績は、合併症の発症率や長期予後など開腹手術と遜色ない結果が得られています。
②肛門温存手術括約筋間直腸切除術(ISR)により、肛門近傍の直腸癌も人工肛門を回避できる方が増えています。当科では以前より同手術を導入し良好な成績を得ています。肛門括約筋は内括約筋と外括約筋により形成され、内括約筋を合併切除しつつ癌を切除することで肛門に近い癌の切除が可能となります。
③腹腔内温熱化学療法(H-HIPEC)腹膜転移は切除や化学療法の効果が少なく、明らかな治療法は確立されていません。欧米ではHIPECが標準治療とされる国があるものの、本邦では保険適応がなく臨床試験で施行しているのは数施設です。H-HIPECは、術中に腹膜播種が散在する腹腔内を温熱感受性のある抗癌剤を混ぜた生理食塩水で43℃に加温し、癌細胞を死滅させることを目指す治療です。癌に対する効果は高いものの、腹腔内に低温熱傷を来すため、全身管理が難しく一般的な治療として普及しませんでした。当科では1990年よりHIPECを継続して施行することで、治療の効果、安全性を確立し良好な成績を得ており、県外からの紹介も多数頂いております。また、大腸癌の腹膜播種のほか、腹膜偽粘液腫に対してもH-HIPECを施行することにより良好な成績を得ています。
肝胆膵
福井大学第一外科の肝胆膵グループでは高難易度肝胆膵外科手術を年間30例以上実施しており、日本肝胆膵外科学会高度技能専門医制度の認定修練施設の認定を受けています(2017年5月末時点で高度技能医1名在籍)。肝胆膵領域では難治性疾患が多いため、術前検査・診断から手術、術後管理、化学療法(抗がん剤治療)、緩和療法に至るまで首尾一貫して担当医がマネージメントに関わり、患者さんの安心、安全、利便性に配慮した診療体制をとっています。
肝臓領域では術前にCT画像を基にコンピューターで肝臓の構造を3次元画像化して腫瘍、血管の切除位置、切除される肝容積を精密に計算しています。この術前シミュレーション技術によって大量肝切除や複雑な切除が必要な患者さんの場合でも、肝不全の発生を最小限に抑えています。
胆道領域では、胆石症などの良性の病気に対して全国に先駆けて腹腔鏡下手術を導入し積極的に手術を行っています。腹腔鏡手術の場合、臍の近くを切開する場合が多いため、臍の変形をきたさない皮膚切開・縫合の工夫をしたり、操作用の小孔の数や大きさを減らす手術を行っています。胆石症・急性胆嚢炎の場合、全身状態の良い方であれば当日か翌日に腹腔鏡下胆嚢摘出術を行っており疼痛軽減や入院期間短縮につながっています。悪性の病気に対しても必要に応じ肝葉切除を併施した膵頭十二指腸切除術のような高難易度手術を行っており、長期生存されている患者さんを複数経験しています。
膵臓領域で扱う病気としては膵癌が多数を占めています。膵臓癌に対しては切除可能な方に対しては積極的な切除を、切除が難しい方に対しては術前化学療法(場合により放射線療法も併用)の後に根治手術を目指し切除を行っています。特に膵頭十二指腸切除について多数の症例がありますので、合併症対策、術後栄養療法、化学療法を含め豊富な経験をもとに管理を行い良好な成績を得ています。
乳腺
当科で治療された乳がん患者さんの5年生存率
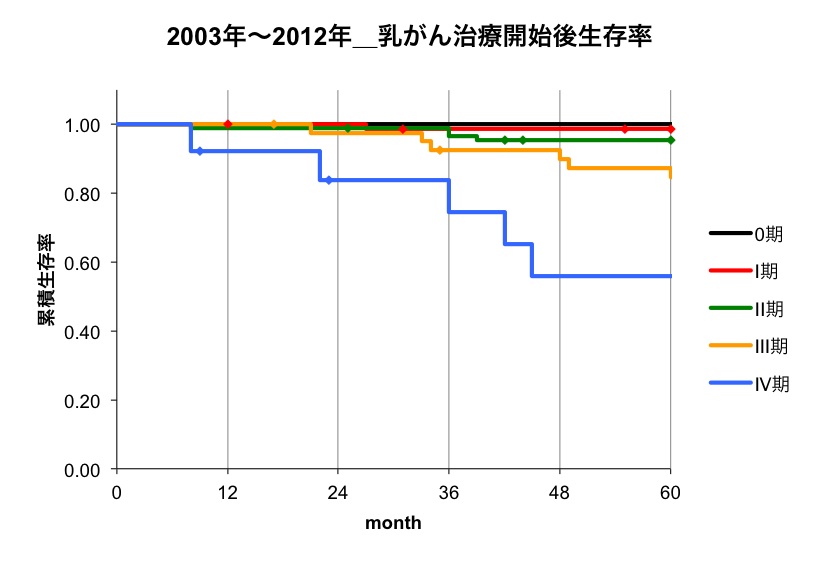
| 当科5年生存率 (2003年~2012年症例) |
日本乳癌学会5年生存率 (2004年症例) |
|
|---|---|---|
| 0期 | 100% | 98% |
| 1期 | 99% | 97% |
| 2期 | 95% | 91% |
| 3期 | 85% | 72% |
| 4期 | 56% | 43% |
| 全体 | 93% | 90% |
当科の乳がん治療の目標は、乳がんに罹患しても10年後に再発なく、お元気にご生活いただくことでした。乳がんの治療には、手術、放射線治療、薬物治療(ホルモン剤、抗がん剤、抗体治療薬)があります。当科では2003年から乳がん治療ガイドラインにもとづいて、これらの治療を組み合わせて行って参りました。その結果、乳がん5年生存率は、2002年以前と2003年以降で比較したところ、82%から93%へ有意に改善していました。以下に、生存率が改善した要因をご説明します。
乳房手術には、乳房を一部切除する乳房温存切除と、乳房を全部切除する乳房切除術があります。当科では放射線治療を併用した乳房温存療法を2000年から2016年までに246例行っていますが、乳房内再発は認めませんでした。MRIや乳房超音波検査で、腫瘍の拡がりを慎重に術前診断して癌を残さないように切除し、正確な病理検査・放射線治療を施行したためと思われます。最近、乳房内再発がお体全体にも悪影響を起こすことがわかっております。残念ながら、腫瘍が大きかったり、乳房内に乳がんが広く拡がって乳房切除術を受けた方でご希望があれば形成外科の先生に、乳がん手術と同時に乳房再建手術を保険適応で施行いただいています。腋窩リンパ節に関しては、乳がんが最初に転移するセンチネルリンパ節を摘出して、転移が無ければ、腋窩リンパ節廓清を省略し、手の腫れや拳上障害を予防しています。腋窩リンパ節転移が4個以上ある患者様には、腋窩リンパ節を切除する手術に加えて、放射線治療を鎖骨周囲や胸の筋肉にあてて、乳房周囲の再発を予防しています。2000年以降、腋窩リンパ節を広く切除した患者様で、腋窩リンパ節再発を起こした方はいませんでした。
ホルモン療法は、乳がん術後の再発予防や、再発後の治療に大変有効です。当科では、転移や再発乳がんの患者さんを対象に、エストロゲンを用いたPET検査を臨床試験で行い、副作用の少ないホルモン療法が、患者様に有効であると予測されれば、長期ホルモン療法を行っています。化学療法は、腋窩リンパ節転移のある乳がん患者様を中心に行っています。当科では化学療法を行う患者様のトポイソメラーゼIIというたんぱく質の発現を腫瘍細胞で調べて、陽性の方には有効性が高い、アントラサイクリン系抗がん剤を投与しました。その結果、再発する患者さんが減少しました。Her2タンパク質が乳がん細胞に存在する患者様にはハーセプチン、パージェタ、カドサイラという抗体治療薬を用いてさらに再発を予防し、薬の有効期間が約3倍に延長しています。
若くして乳がん・卵巣がんにかかり、またはそれらのがんの家族歴が濃厚な患者様には、親から受け継いだBRCA1/2遺伝子に変異がある可能性が高く、ご希望される方には乳がん卵巣がんの予防方法や、早期発見方法、BRCA 1/2遺伝子検査について、臨床遺伝専門医がご説明しています(1回5000円自費)。今後も乳がんに罹患した患者様が、治癒するように努力していきたいと考えております。
その他一般外科
当院では、最先端の医療を行うとともに、地域に根ざした一般外科としての診療も行っております。
腸閉塞手術加療はもちろんのこと手術を必要としない保存的治療(輸液や減圧チューブを用いた治療)も行っております。手術が必要かどうかの判断は難しい場合もあるため、ご相談頂けますと幸いです。また最近では腹腔鏡を用いた低侵襲な手術も導入しております。予定でのご紹介はもちろん、緊急の対応もさせて頂きますので、当院外科外来あるいは救急部までご紹介ください。
ヘルニア鼡頚部の腫瘤として自覚される鼡径ヘルニアは内服薬などの保存的治療では治らない、手術加療を要する外科疾患になります。また放置すると「嵌頓(かんとん):内容物がはまって、もどらなくなること」する場合があり、緊急手術を要する場合もあります。症状を認めた場合は、ご相談ください。
当科では原則、腰椎麻酔下でメッシュを用いた再発の少ないtension free repairを行っております。病状要望に応じての全身麻酔手術や腹腔鏡手術を行っております。症状が有ります場合は、ご相談ください。
内・外痔核、痔瘻、直腸脱など様々な疾患があります。保存的治療で改善する場合や、外科的治療を要する場合もあり、消化器外科の専門の医師の判断が必要な場合もあります。
虫垂炎大学病院で手術加療を受けられる方は少なくありません。緊急手術を要する消化器外科の代表的な疾患であります。必要に応じて緊急手術を行いますが、近年では保存的治療のみで改善を図ったり、腹腔鏡手術を行ったり、可能な限りの低侵襲な治療を考慮しています。
消化管穿孔(腹膜炎)緊急手術を要する重症な疾患になります。
◎上部消化管穿孔 → 救命を要する場合があり、状態に応じて手術治療の方針を決定することとなりますが、近年、腹腔鏡を用いた低侵襲手術も増えてきております。救命手術後、原因に応じた追加治療・精査を行います。
◎下部消化管穿孔 → 致命的になることもある重症の病態になります。手術加療に加え、人工呼吸管理、透析治療(PMX)などの集中治療管理が必要になる場合があり、高次医療機関であるメリットを最大限生かした管理を行います。
消化器および乳腺に関わる診療につきまして、癌診療や上記疾患のみならず、一般外科、良性疾患、救急疾患、様々な疾患を診察させて頂いておりますので、ご相談ください。